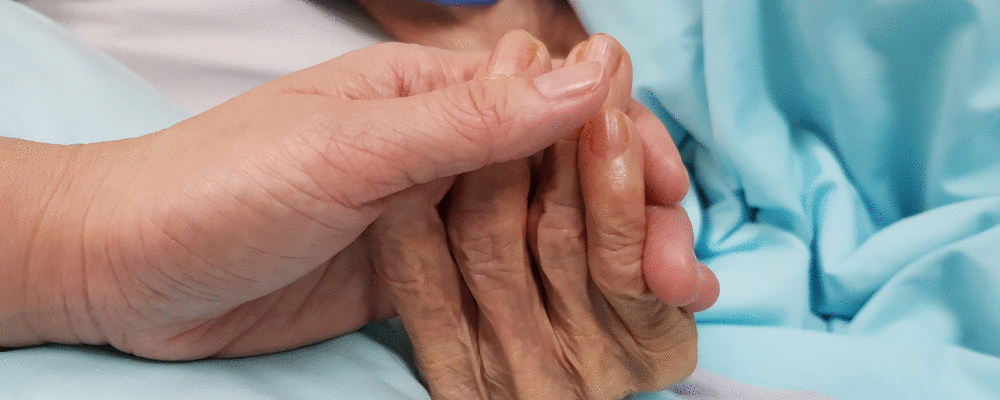
Ouvi incontáveis vezes a frase “o paciente ainda não é paliativo” quando conversava com outros profissionais médicos sobre encaminhar pacientes aos Cuidados Paliativos.
Acharia a frase quase engraçada, se não fosse trágica. Afinal, se há uma certeza na vida é morrer.
Para ser mais clara, o problema não é a morte de fato. É o processo de morrer cercado de sofrimentos mal tratados e por vezes, desnecessários, que poderiam ser evitados se os médicos se propusessem a compreender um pouco de Cuidados Paliativos.
Na nossa língua portuguesa a palavra paliativo é entendida - frequentemente - como remendo ou gambiarra, quando na verdade etmologicamente deriva do latim palium, que era um manto protetor dos peregrinos cristãos.
Ou seja, paliar significa proteger alguém doente, aliviar seus sofrimentos.
Uma dessas conversas que tive outro médico era sobre um homem muito idoso e frágil, que neste momento estava em processo de desospitalização após um acidente vascular cerebral extenso. Entenda por extenso estar restrito a uma cama, ser alimentado por uma sonda no nariz, compreender e sentir o mundo de maneira bastante limitada.
Anteriormente o homem era independente na medida que os muitos anos de vida o permitiam, cuidava da roça e de alguns animais domésticos.
O médico me disse que “o paciente ainda não é paliativo”.
Perguntei ao médico quais eram os critérios que ele utilizava para considerar um paciente candidato aos Cuidado Paliativos. Infelizmente, ele ficou irritado comigo e a conversa progrediu pouco. Respondeu algo como estar morrendo ou cuidados para pacientes em fim de vida e afirmou que aquele homem não estava morrendo.
Eu ainda tentei questionar se na opinião do médico o paciente se recuperaria a ponto de se tornar independente novamente, pelo menos para as atividades diárias. Ele disse que estava muito ocupado para conversas sem sentido e sugeriu que eu retornasse a ligação mais tarde. Curiosamente, o médico nunca mais atendeu minhas ligações.
Me pergunto o que os médicos estão esperando para aprender abordagens básicas em Cuidados Paliativos, pois o não-saber destes profissionais leva sofrimento aos pacientes.
Você provavelmente não aprendeu Cuidados Paliativos na faculdade. Nem eu!
São poucas faculdades que tem a disciplina no Brasil, na sua maioria optativas. Pasme: o conteúdo nem é obrigatório nas Diretrizes Curriculares Nacionais dos cursos de Medicina vigente desde 2014.
Vamos por partes
# 1
Que fique claro: uu não desejo a morte para aquele homem idoso.
Desejo que ele viva o tempo que tiver pela frente sem sofrimentos, na medida que o tempo permitir. Mas para entender o que é vida e o que é sofrimento, preciso perguntar como ele quer viver, como vivia até aqui, qual a rede de cuidados que dispõe e o que a medicina tem para oferecer no dia de hoje. E talvez a pergunta mais importante: o que ele consente disso tudo?
Para saber as respostas, temos um método bem simples: perguntar.
#2
Esse é o primeiro problema: não fomos treinados para perguntar sobre a vida e morte aos pacientes. E se perguntarmos, raramente são os médicos que tem compaixão para ouvir a resposta e aceitá-la.
Não aprendemos a nos comunicar de maneira empática, ética e não-violenta. Não se trata de preencher um questionário, mas fazer decisões juntos. Para quem curte Bioética sugiro a leitura de processos deliberativos e podemos conversar sobre este assunto mais adiante.
E se a saúde atual do paciente não permitir, teremos que dividir as decisões junto dos familiares apoiado em como ele vivia os seus dias e o que ele falava sobre o viver e o morrer.
Jamais interprete o que é bom para você como o que seria bom para os outros. Isso não é empatia, é paternalismo.
E medicina é feita para os pacientes, não para o médico.
Precisamos perguntar ao outro como O OUTRO quer ser tratado.
#3
Mas Úrsula, como decidir se um paciente é paliativo?
Todo ser humano tem órgãos como coração e pulmões. Alguns saudáveis e outros adoecidos. Correto? Sim.
Pessoas podem ter problemas de coração ou pulmão. Se o órgão for doente chamaremos de cardiopata ou pneumopata.
Entretanto, independente de um paciente ter problemas cardiológicos ou pulmonares, você faz (ou ao menos deveria fazer!) anamnese e exame físico completo.
Neste exame físico habitual você inclui, entre outras coisas, aferir a pressão arterial e verificar o padrão respiratório e, ainda, auscultar coração e pulmões.
A partir daí são traçadas as hipóteses diagnósticas, às vezes acrescidas de exames complementares, e temos um diagnóstico. Finalmente, são elaboradas as propostas terapêuticas.
Só pelo fato de ter examinado coração e pulmões, chamaremos esse paciente de cardiopata ou pneumopata? Jamais. Trata-se de uma verificação para compreender a saúde daquela pessoa.
Então, se a pessoa tem doenças graves e extensas, e a morte é uma das possibilidades, você DEVE incluir as abordagens paliativas e isso não torna ninguém moribundo, paliativos, terminal, etc...
Apenas estamos amenizando sofrimentos desnecessários. Se a pessoa melhorar, ótimo! Se não melhorar, teve seu sofrimento amenizado.
Isso são os Cuidados Paliativos no nível que você deveria ter aprendido na faculdade: comunicação empática, aprender a fazer decisões médicas junto do paciente, tratar dor e outros desconfortos físicos. E as pessoas estão vivas, podem continuar vivas por muito tempo e apenas tem doenças crônicas ou incuráveis.
Ficou mais fácil de entender o conceito de abordagem paliativa para o médico generalista?
#4
Para aprofundar:
Nem todo diagnóstico tem cura.
Nem toda proposta terapêutica é certeira no primeiro movimento.
Pode ser que aquela pessoa seja reavaliada em horas ou dias e a proposta terapêutica seja alterada ou readequada? Sim, sempre. É parte da medicina individualizar condutas.
Só pelo fato de começar a tratar uma pessoa o sofrimento é resolvido? Quase nunca.
O paciente é feito só de questões biológicas? Definitivamente não.
A formação tradicional do médico valoriza a doença e não a pessoa.
(Eu prefiro chamar de pessoa e não de doente ou paciente, só para me lembrar o tempo todo que são pessoas, vidas e histórias humanas. Mas podemos conversar disso em outro momento.)
#5
Doenças são colocadas em caixinhas dos órgãos e sistemas para facilitar o estudo do médico. Só que o paciente não é um livro, não está restrito a um setor ou especialidade médica.
O médico generalista vai ter que saber assuntos de várias as especialidades e ciências, no nível que denominamos abordagem.
E vou ser clara: não a coloque a Medicina Paliativa em mais uma caixinha de especialidades médicas. Use a abuse das abordagens paliativas.
Peço que abra o seu horizonte de médico generalista e inclua as abordagens da Medicina Paliativa na prática médica diária, assim como faz com a ausculta cardíaca e afere pressão arterial independente da queixa do paciente. Por exemplo, a medicina inseriu as práticas da Cardiologia na medicina geral, mas para aprofundar nas questões daquela especialidade alguns fazem a Cardiologia.
Assim, não precisa ser um especialista para acolher pessoas nem para trata a dor. Mas os casos complexos precisarão de especialista.
Mas... como a maior parte dos médicos não aprendeu a conversar sobre a morte, trabalhar um plano de cuidados, construir diretivas antecipadas de vontade nem tratar a dor, acaba sendo necessário um médico especialista em Medicina Paliativa para acolher o paciente do começo do texto, caso contrário o paciente ficará a mercê de terapêuticas médicas fúteis e obstinadas, que possivelmente não trarão a qualidade de vida prévia, APENAS porque o profissional acha que “ele não e paliativo”
Para aqueles que se encantarem com o universo do fim de vida e quiserem se especializar, daí sim, teremos a especialidade chamada Medicina Paliativa que é focada na área, que tratará de casos complexos, por vezes complexos para todos.
Os Cuidados Paliativos não são uma especialidade, mas um conjunto de práticas que envolvem diversos profissionais de saúde – essencialmente a medicina, enfermagem, psicologia e serviço social - que têm atuação voltada para a redução de sofrimentos e são pertinentes a todos os ambientes da saúde.
Já a Medicina Paliativa é a especialidade médica voltada para a área. Trata-se de um arcabouço técnico que está apoiado em evidências científicas robustas que está associado com humanidades, como a ética e a bioética, psicologia, filosofia e até espiritualidade.
#6
Pense que todo ser humano tem diagnósticos, alguns curáveis ou incuráveis. Independente da cura, observe os sofrimentos e apoie as pessoas. E apoiar não é dar palpite. É ajudar a enfrentar e reduzir sofrimentos.
#7
Gosto de explicar que não existe um exame rápido como uma radiografia, ou uma escala como a de Glasgow para triar quem é ou não paliativo.
O que existe é um diagnóstico de uma ou mais doenças potencialmente fatais, ou apenas a idade avançada, associado a sofrimentos biológicos (ex: dor, falta de ar, náusea, vômito, constipação intestinal, fragilidade, fadiga, outros) e sofrimentos psicossociais e espirituais.
#8
E aí que começa o desafio: quando nos ensinaram na faculdade de medicina ou na residência o que é uma doença potencialmente fatal?
Nos ensinaram doenças, tratamentos, exames complementares e tratamentos farmacológicos. O paciente retorna e repetimos o mantra de doenças, tratamentos, exames complementares e farmacologia.
Não aprendemos a ter sensibilidade para observar pessoas adoecendo e se tornando mais dependentes de cuidados.
Não espere que em um dia cinzento, do nada virá um raio, e essa pessoa se tornará paliativa.
#9
Essa é a dica de ouro deste texto!
Indicar e incluir Cuidados Paliativos na prática médica é um trabalho de formação e de construção diária. Você precisará ler, estudar e viver na prática assistencial.
Para facilitar quando indicar Cuidados Paliativos existem escalas como a NECPAL (https://www.scielo.br/pdf/eins/v18/pt_2317-6385-eins-18-eAO5539.pdf ) ou SPICT (https://www.spict.org.uk/the-spict/spict-br/ ). Ambas reúnem comorbidades, impressões e indicam Cuidados Paliativos a partir de uma somatória de pontos.
Mas não seja inocente. Não espere que aplicar uma escala resolverá todos os problemas médicos.
Uma vez que as escalas indicaram as necessidades paliativas, há de se conversar com as pessoas sobre os seus sofrimentos e a proposta de cuidados. Acolher. Agendar retorno. Revisar a proposta terapêutica. Observar detalhes.
#10
Assim como a maioria de nós ausculta coração e não somos cardiologistas, não há necessidade de ser um médico paliativista para incluir as abordagens paliativas na medicina básica.
Uma pessoa que tem uma doença crônica de longa data, trata um câncer metastático ou um idoso frágil têm sofrimentos biológicos e psicossociais/espirituais. Os médicos raramente param para escutar as histórias e de fato ajudar além do “como o senhor está desde a última consulta”, “tome esses comprimidos para melhorar” e “volte em trinta dias”.
Desde a última consulta essa pessoa perdeu a esperança, tem receio de não ter dinheiro para a conta de luz e outro dia notou que levantar da cama estava mais difícil. Mas o médico só fala em ficar melhor...
#11
A mudança de paradigma começa em com a gente mesmo.
Na minha formação médica e de pessoa, confesso que um dia olhei para um paciente que complicou inesperadamente depois de uma intervenção que tinha tudo para dar certo e questionei toda a medicina.
O que a gente estava fazendo?
Foi preciso questionar quem era eu, o que eu esperava da ciência e da vida antes de questionar a medicina.
Um desses analistas famosos diz que a gente só é capaz de escutar dos outros aquilo que escutamos da gente mesmo.
Eu era (e ainda sou) técnica demais para acreditar além daquilo que é evidência científica. Só que a minha escuta mudou nestes anos: perguntei para o principal interessado – o humano doente – o que ele precisava que a medicina ofertasse.
#12
Fui estudar Medicina Paliativa, fazer pós-gradução, estágios, ler muito e fazer mais uma prova de título anos depois de já ter uma especialidade consolidada.
Recomecei.
Como lido com casos complexos enfrento dúvidas e desafios diariamente. E não há porque ser arrogante, porque quem pagaria o preço seria o paciente.
Assim, me assusto quando médicos que não estudam Cuidados Paliativos dizem que é fácil...
Um paliativista nasce forjado trabalho diário, no estudo e no desejo de ofertar ética, humanidade e técnicas adequadas para cada momento de vida, baseado em evidências científicas.
Tem muita técnica antes de levar paciente para realizar últimos desejos.
Tem vídeos na internet que fazem os românticos imaginarem que basta abraçar as pessoas e para fazer paliativismo.
Mentira!
Isso é “palifofismo” no mundo das “palifadas”.
Não substitui o estar junto do doente e da família, ser digno de confiança, a prescrição adequada e os atos beneficentes.
Para concluir...
A percepção de que uma pessoa é ou não candidata às abordagens paliativas é tarefa essencialmente do médico.
Diferente de outras especialidades médicas mais estabelecidas, raramente um paciente ou seus cuidadores tem a atitude ativa de agendar uma consulta com o médico paliativista. Embora eu já tenha atendido paciente que fugiu de cirurgia e quimioterapia, estar pessoas são exceções...
E se a maioria dos médicos não recebeu formação em Cuidados Paliativos?
Então, caros leitores, é hora de estudar.
Vem comigo!
Quer escrever?
Publique seu artigo na Academia Médica e faça parte de uma comunidade crescente de mais de 215 mil médicos, acadêmicos, pesquisadores e profissionais da saúde. Clique no botão "NOVO POST" no alto da página!