De acordo com o Ministério da Saúde do Brasil, a antibioticoterapia é o tratamento de pacientes com sinais e sintomas clínicos de infecção pela administração de antimicrobianos e tem a finalidade de curar uma doença infecciosa (cura clínica) ou de combater um agente infeccioso situado em um determinado foco de infecção (cura microbiológica).
PAC
A pneumonia adquirida na comunidade (PAC) constitui a principal causa de morte no mundo. Apesar da vasta microbiota respiratória, o Streptococcus pneumoniae permanece como a bactéria de maior prevalência dentre os agentes etiológicos. Apesar da redução significativa das taxas de mortalidade por infecções do trato respiratório inferior nas últimas décadas, a PAC ocupa o terceiro lugar como causa de mortalidade em nosso meio. Desde a última publicação das Diretrizes Brasileiras sobre PAC da Sociedade Brasileira de Pneumologia e Tisiologia, houve importantes avanços na aplicação dos exames de imagem, na investigação etiológica, na estratificação de risco à admissão e de escores prognósticos evolutivos, no uso de biomarcadores e nas recomendações de antibioticoterapia (e sua duração) e da prevenção por vacinas [2].
Tratamento de pacientes ambulatoriais
O tratamento antibiótico inicial é definido de forma empírica devido à impossibilidade de se obterem resultados microbiológicos logo após o diagnóstico da PAC, o que permitiria escolher antibióticos dirigidos a agentes específicos. A escolha do antibiótico deve levar em consideração:
1) patógeno mais provável no local de aquisição da doença;
2) fatores de risco individuais;
3) presença de doenças associadas; e
4) fatores epidemiológicos, como viagens recentes, alergias e relação custo-eficácia.
A cobertura antibiótica para patógenos atípicos nos casos de PAC de menor gravidade ainda é controversa, e vários estudos não mostraram vantagens com essa conduta. Um estudo cruzado comparando o uso de betalactâmicos vs. betalactâmicos mais macrolídeos vs. novas fluoroquinolonas ativas contra germes respiratórios (levofloxacino, moxifloxacino ou gemifloxacino) demonstrou a falta de inferioridade na mortalidade em 90 dias com os betalactâmicos isoladamente em comparação aos outros regimes antibióticos em PAC não grave [2, 3].
As recomendações norte-americanas, europeias, britânicas e latino-americanas diferem quanto ao tratamento dos casos ambulatoriais. As orientações britânicas, europeias e da Associação Latinoamericana do Tórax colocam menos importância nos patógenos atípicos para os casos menos graves e não recomendam a sua cobertura inicialmente. Recomendações britânicas e europeias promovem a amoxicilina como tratamento de primeira escolha, reservando os macrolídeos como droga alternativa [4, 5].
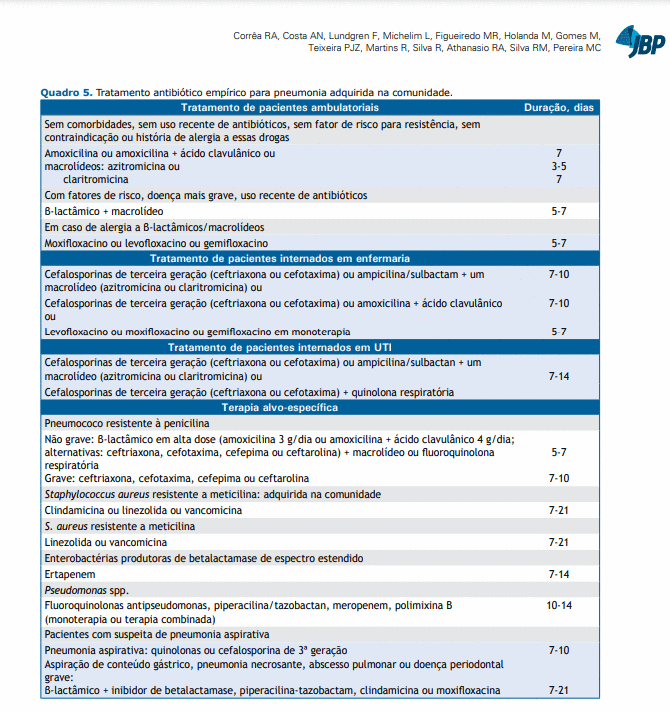
As orientações norte-americanas de 2007 defendem o tratamento de patógenos atípicos e pneumococos e sugerem macrolídeos ou doxiciclina quando não há suspeita de resistência aos antibióticos. Um estudo retrospectivo de coorte realizado entre 2011 e 2015 com pacientes que receberam monoterapia em PAC ambulatorial mostrou que 22,1% dos pacientes necessitaram tratamento adicional. Isso ocorreu em pacientes mais velhos, mulheres e pacientes com comorbidades. Betalactâmicos foram mais associados à falência terapêutica (25,7%), seguidos por macrolídeos (22,9%), tetraciclinas (22,5%) e novas fluoroquinolonas (20,8%) [6].
Para esses casos sugere-se evitar o uso das fluoroquinolonas devido ao recente alerta da agência norte-americana Food and Drug Administration sobre o potencial risco de efeitos colaterais graves [7]. Essas drogas devem ser reservadas para pacientes com fatores de risco, doença mais grave ou quando não houver outra opção de tratamento, situações essas em que os benefícios superariam os potenciais riscos. Quanto aos macrolídeos, a azitromicina é mais efetiva in vitro contra a maioria das cepas de Haemophilus influenzae do que a claritromicina e, por isso, deveria ser preferida nos pacientes com DPOC [4, 5].
Os riscos de infecção por agentes patogênicos resistentes e de falência terapêutica são maiores quando há história de uso de um antibiótico nos três meses anteriores, quando os pacientes vêm de regiões onde a taxa local de resistência aos macrolídeos é superior a 25% — o que ocorre, por exemplo, nos EUA e em alguns outros países—e presença de doenças associadas (DPOC, doença hepática ou renal, câncer, diabetes, insuficiência cardíaca congestiva, alcoolismo ou imunossupressão)-. Para esses casos específicos, recomenda-se para o tratamento ambulatorial da PAC associar macrolídeos a um β-lactâmico ou realizar monoterapia com uma fluoroquinolona respiratória por pelo menos 5 dias [2].
DURAÇÃO DA ANTIBIOTICOTERAPIA PARA PACIENTES AMBULATORIAIS E INTERNADOS COM PAC
A duração ideal da antibioticoterapia no tratamento da PAC não está ainda definitivamente estabelecida. A antibioticoterapia de curta duração parece ser a mais apropriada, uma vez que proporciona menor exposição do paciente à ação de antibióticos, reduz a ocorrência de efeitos adversos, diminui o desenvolvimento de resistência por parte dos microrganismos, melhora a adesão dos pacientes e pode minimizar o tempo de internação e custos financeiros [2, 8].
Adicionalmente, tratamentos muito longos favorecem o desenvolvimento de resistência bacteriana e a ocorrência de efeitos adversos potencialmente graves, como infecções por Clostridium difficile [9]. No entanto, o tratamento curto deve ser tão eficaz quanto os tratamentos mais longos no que diz respeito às taxas de mortalidade, complicações e recorrência da doença. As recomendações sobre o tempo ideal de antibioticoterapia têm se modificado ao longo do tempo, havendo discrepâncias entre diretrizes a esse respeito [2].
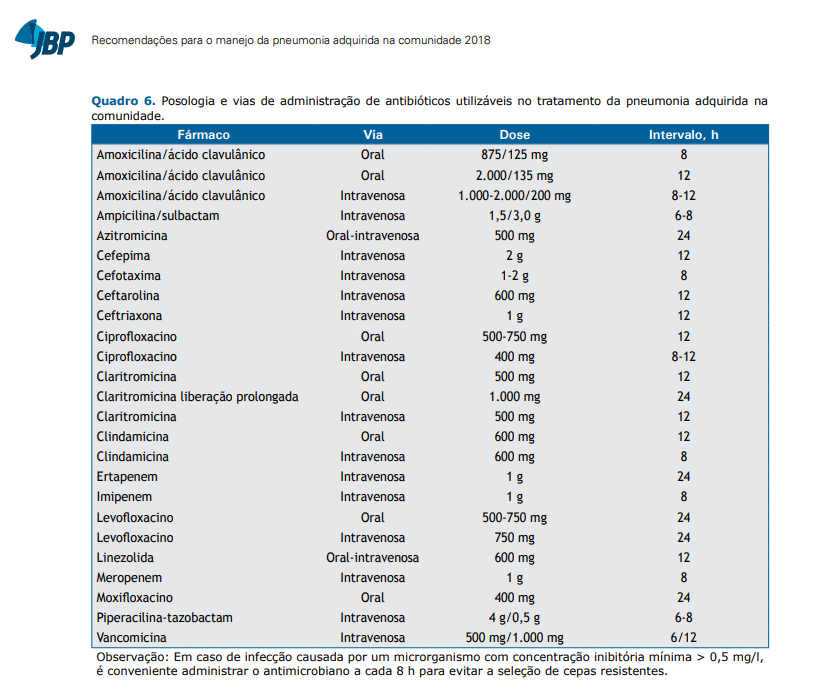 A duração do tratamento, suficiente para garantir sucesso no tratamento da PAC (considerando como principal desfecho a mortalidade, mas também efeitos adversos e falência do tratamento), pode ser diferente conforme a gravidade da PAC, segundo os escores de gravidade atualmente disponíveis. Tratamentos de 5 a 7 dias parecem ser suficientes na maior parte das vezes, especialmente em infecções não graves [2].
A duração do tratamento, suficiente para garantir sucesso no tratamento da PAC (considerando como principal desfecho a mortalidade, mas também efeitos adversos e falência do tratamento), pode ser diferente conforme a gravidade da PAC, segundo os escores de gravidade atualmente disponíveis. Tratamentos de 5 a 7 dias parecem ser suficientes na maior parte das vezes, especialmente em infecções não graves [2].
Descontinuação do tratamento com β-lactâmicos após 3 dias para pacientes com pneumonia adquirida na comunidade em enfermarias de cuidados não críticos (PTC)
Entre os pacientes internados com pneumonia adquirida na comunidade que preencheram os critérios de estabilidade clínica, a interrupção do tratamento com β-lactâmicos após 3 dias não foi inferior a 8 dias de tratamento. Esses achados podem permitir uma redução substancial do consumo de antibióticos. Encurtar a duração da antibioticoterapia para pacientes internados em hospitais com pneumonia adquirida na comunidade deve ajudar a reduzir o consumo de antibióticos e, portanto, a resistência bacteriana, eventos adversos e custos relacionados [1].
Referências
[1] Aurélien Dinh, MD, et al. Descontinuação do tratamento β-lactâmico após 3 dias para pacientes com pneumonia adquirida na comunidade em enfermarias de cuidados não críticos (PTC): um estudo duplo-cego, randomizado, controlado por placebo, de não inferioridade. The Lancet, 2021; v. 397, P1195-1203. Disponível em: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)00313-5/fulltext
[2] Corrêa, R. A, et al. Recomendações para o manejo da pneumonia adquirida na comunidade. Jornal Brasileiro de Pneumologia, 2018, v. 44, n. 5, P405-425. Disponível em: https://www.scielo.br/pdf/jbpneu/v44n5/pt_1806-3713-jbpneu-44-05-00405.pdf
[3] Mortensen EM, Halm EA, Pugh MJ, Copeland LA, Metersky M, Fine MJ, et al. Association of azithromycin with mortality and cardiovascular events among older patients hospitalized with pneumonia. JAMA. 2014;311(21):2199-208. https://doi.org/10.1001/jama.2014.4304
[4] Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44 Suppl 2:S27-72. https://doi.org/10.1086/511159
[5] Blasi F, Cazzola M, Tarsia P, Cosentini R, Aliberti S, Santus P, et al. Azithromycin and lower respiratory tract infections. Expert Opin Pharmacother. 2005;6(13):2335-51. https://doi. org/10.1517/14656566.6.13.2335
[6] McKinnell J, Classi P, Blumberg P, Murty S, Tillotson G. Clinical Predictors of Antibiotic Failure in Adult Outpatients with CommunityAcquired Pneumonia. In: A95 Acute Pneumonia: Clinical studies. American Thoracic Society 2017 International Conference, 2017 May 19-24; Washington DC: Am J Respir Crit Care Med. 2017;195:A2644. (Abstract Issue).
[7] U.S. Department of Health and Human Services; U.S, Food and Drug Administration. Silver Spring, MD: FDA [cited 2018 Jan 29]. FDA Drug Safety Communication: FDA advises restricting fluoroquinolone antibiotic use for certain uncomplicated infections; warns about disabling side effects that can occur together. [about 4 screens]. Available from: https://www.fda.gov/Drugs/DrugSafety/ucm500143. htm
[8] Dimopoulos G, Matthaiou DK, Karageorgopoulos DE, Grammatikos AP, Athanassa Z, Falagas ME. Short- versus long-course antibacterial therapy for community-acquired pneumonia: a meta-analysis. Drugs. 2008;68(13):1841-54. https://doi.org/10.2165/00003495-200868130- 00004
[9] Li JZ, Winston LG, Moore DH, Bent S. Efficacy of short-course antibiotic regimens for community-acquired pneumonia: a metaanalysis. Am J Med. 2017;120(9):783-90. https://doi.org/10.1016/j. amjmed.2007.04.023



