Introdução e epidemiologia
A pneumonia associada à ventilação mecânica (PAVM) é definida como a que ocorre após 48 horas de intubação endotraqueal. O risco de desenvolver PAVM em um paciente intubado é exponencial a cada dia. Sendo assim, é de extrema importância o reconhecimento precoce e a prevenção deste tipo de pneumonia.
Dentre as infecções nosocomiais, 2/3 ocorrem dentro da UTI, sendo o pulmão o sítio mais comum. A PAVM corresponde a 83% das pneumonias que ocorrem dentro do ambiente hospitalar.(1)
Dentro desse contexto, resulta-se em aumento da morbimortalidade, dos custos em UTI e do uso e resistência antibiótica.
Fisiopatologia
A PAVM é decorrente da aspiração de secreções respiratórias contaminadas que se localizam acima do cuff de todo o paciente intubado. Essa região é um local de fácil acúmulo de secreções por meio da ação da gravidade, podendo atingir as vias aéreas inferiores. Essa secreção contaminada no contexto de imunodepleção por diversas causas pode originar a PAVM. Logo, os substratos fundamentais para o desenvolvimento de PAVM são a colonização das vias aéreas somada a algum grau de redução da imunidade do hospedeiro.
Fatores de risco para PAVM (2)
- Doença prévia
- Idade
- Desnutrição
- Imunossupressão
- Doença aguda
- Trauma - Cirurgia emergencial
- Aspiração
- Intubação de emergência
- Falência orgânica
- Alteração neurológica
- Nutrição parenteral
- Cateter central, Swang Ganz
- Transfusão
- Uso de antibióticos
Fatores de risco para germes multirresistentes (3)
- Uso de antibióticos EV nos últimos 90 dias
- Mais de 4 dias de hospitalização antes da PAVM
- Choque séptico no momento da PAVM
- SDRA antes da PAVM
- Hemodiálise antes da PAVM
Definições de PAVM
Suspeita-se de PAVM em todo o paciente intubado há mais de 48 horas que evolua com a piora da secreção, redução da oxigenação, leucocitose, opacidades pulmonares novas ou febre.
Nem sempre o paciente apresenta-se com todos esses comemorativos, porém, em vigência de algum desses fatores é necessária uma investigação apurada para definir o diagnóstico e o tratamento.
Abordagem do paciente com PAVM
Em todo paciente suspeito de estar desenvolvendo PAVM é necessária a realização de radiografia de tórax, coleta de hemoculturas (2sets), amostras de secreção traqueal para cultura e teste de sensibilidade antibiótica. Existem controvérsias quanto à coleta da amostra de secreção traqueal: a sociedade latino-americana em seu guideline de 2016 sugere a coleta de secreção por técnicas não invasivas (3).
Em 2017, o guideline da sociedade europeia de medicina respiratória sugere a coleta de amostras de trato respiratório inferior via broncofibroscopia (4). Em vista de não haver até o momento nenhum estudo randomizado que mostre superioridade de uma técnica a outra, nossa recomendação é de coleta da secreção respiratória o mais rápido possível, antes do início da antibioticoterapia empírica, tendo em vista as condições clínicas do paciente e condições de disponibilidade de cada método em cada unidade de terapia intensiva.
Tratamento
Dentre as recomendações atuais, sugerimos a utilização de antibioticoterapia de largo espectro logo após a suspeição clínica e coleta de culturas. Porém, sempre devemos levar em consideração o perfil microbiológico e de sensibilidade antibiótica de cada unidade.
Alguns dos regimes sugeridos envolvem a cobertura de bactérias gram negativas e gram positivas resistentes (MRSA). A tabela abaixo é uma sugestão do guideline IDSA de 2016:
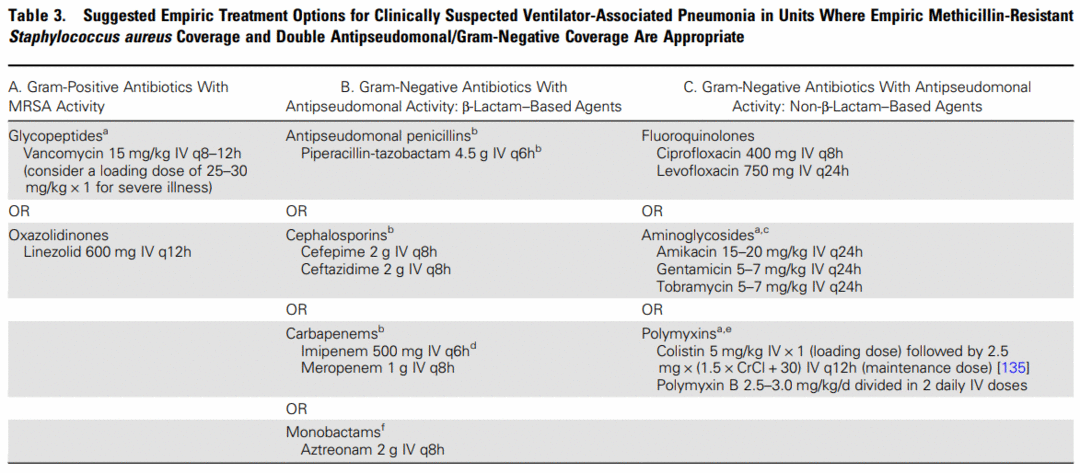 Tão logo sejam identificados os microrganismos responsáveis pelo episódio de PAVM, o esquema de antibiótico deverá ser descalonado se possível e guiado por meio de antibiograma para o germe em crescimento.
Tão logo sejam identificados os microrganismos responsáveis pelo episódio de PAVM, o esquema de antibiótico deverá ser descalonado se possível e guiado por meio de antibiograma para o germe em crescimento.
Conclusão
A PAVM é uma entidade comum em terapia intensiva. O alto grau de suspeição, avaliação clínica e laboratorial, além do início rápido de antibioticoterapia empírica e tão logo que possível descalonada reduzem a morbimortalidade .
Referências
1. Nosocomial infections in combined medical-surgical intensive care units in the United States. Infect Control Hosp Epidemiol 2000
2. Ventilator Associated Pneumonia: Risk Factors and Preventive Measures. JL.Vincent; S.Lobo; M. Struelens. Journal of Chemotherapy vol13 Special Issue n.1 (211-217)- 2001
3. International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia 2017
4, Guideline IDSA Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society 2016
Curso de Ventilação Mecânica On-line com a Dra. Roberta Fittipaldi
Roberta Fittipaldi é colaboradora da Academia Médica e professora do curso Ventilação Mecânica On-line, uma um curso para se manter atualizado e ainda aprender de vez Ventilação Mecânica, com o intuito de melhorar a qualidade e segurança do paciente, intensivo ou não, que necessita de suporte ventilatório.
É também doutora em Ventilação Mecânica pela FMUSP, especialista em Educação Medica pela Harvard TH Chan e atua nas UTIs respiratórias do HIAE e Incor.
Quer participar do Curso que ela lidera? Clique aqui!


