As cardiopatias congênitas estão presentes em 1% de todos os nascidos vivos, sendo consideradas como o grupo de malformações mais frequente e que geram maior morbimortalidade no ser humano.
Costumam ser diagnosticadas entre a 1ª semana de vida (40% a 50% dos casos) e o 1º mês (50% a 60%), podendo ser de etiologia simples com resolução espontânea ou incompatíveis a vida. Vale lembrar que quanto mais precoce a doença se manifestar mais grave tende a ser o quadro do recém-nascido.
Para melhor compressão das cardiopatias congênitas é necessário recordar de como funciona a circulação fetal (Figura 1) e alterações neonatais que levam a clínica dessas doenças.
No feto, existem três estruturas no sistema circulatório capazes de garantir sua sobrevivência intra-útero. São elas: ducto venoso, forame oval e canal arterial. Eles são responsáveis por executarem shunts – desvios de sangue – conforme suas localizações no sistema.
A circulação fetal se inicia com o sangue vindo da placenta materna, que passa para o feto por meio da veia umbilical. Esse primeiro sangue possui concentração de oxigênio de 86%, sendo o sangue mais oxigenado que irá circular pelo corpo do feto. A veia umbilical ascende em direção ao fígado se ramificando em duas: veia porta, responsável pela nutrição do fígado e ducto venoso, responsável por desviar o sangue bem oxigenado à veia cava inferior (VCI).
Na VCI ocorre a mistura do sangue do ducto venoso com o sangue do retorno venoso hepático, totalizando uma saturação de oxigênio de 70%. O sangue da VCI segue em direção ao coração, que ao desembocar no átrio direito para diretamente ao átrio esquerdo por meio do forame oval.
No coração direito ocorre à chegada de outra estrutura, a veia cava superior, que traz o sangue proveniente do retorno venoso sistêmico, possuindo concentração de oxigênio em torno de 45%. Esse sangue não é desviado pelo forame oval, seguindo trajeto normal para o ventrículo direito (VD).
O sangue do VD segue pela artéria pulmonar, que é atrofiada no feto devido a grande resistência vascular pulmonar. Como caminho alternativo, o sangue da artéria pulmonar é desviado pelo canal arterial, levando o volume sanguíneo a aorta. Nesse momento da circulação ocorre uma mistura de sangue arterial com sangue venoso, gerando um sangue misto de concentração de oxigênio próxima de 60%.
Cerca de 90% do volume da artéria pulmonar passa pelo canal arterial. Os 10% restantes são responsáveis pela nutrição do pulmão do feto. O sangue recebido pelo pulmão não sofre hematose, já que as trocas gasosas ocorrem pela placenta materna. Assim, seguindo o trajeto da circulação, o sangue chega ao átrio esquerdo, pelas veias pulmonares, como um sangue desoxigenado.
O átrio esquerdo recebe pelo desvio do forame oval um sangue com boa oferta de oxigênio, reduzindo em muito pouco a concentração total de O2 quando misturado com a chegada de sangue dos pulmões inativos. Assim, o sangue segue para o ventrículo esquerdo, que bombeia para a aorta e que leva o sangue para o restante do corpo fetal. Por fim, o sangue retorna a placenta via artérias ilíacas e umbilicais.
Como o canal arterial desemboca na aorta antes do ramo da artéria subclávia esquerda, os ramos que irrigam o membro superior direito, fígado, coração, cabeça e pescoço recebem sangue com saturação de oxigênio de 70%. O restante do corpo recebe sangue com uma oxigenação menor. Devido a isso, dividimos a circulação fetal e pré-ductal e pós-ductal.
Fígado, coração, MSD e cabeça: pré-ductal (antes do CA).
Resto do corpo: pós-ductal (depois do CA).
Figura 1 – Circulação Fetal
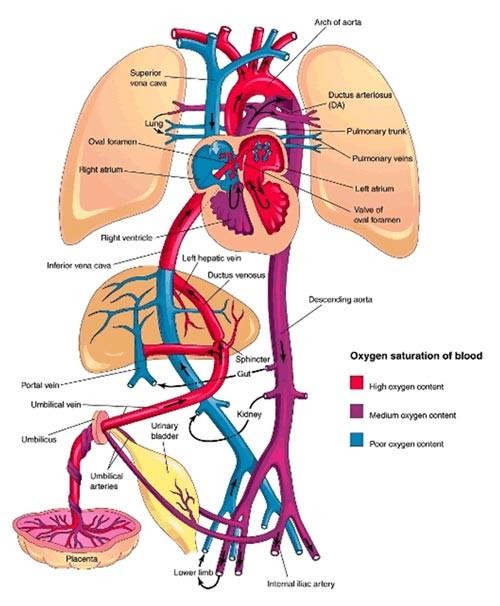 Fonte: Moore & Persaud (2008)
Fonte: Moore & Persaud (2008)
Ao nascimento ocorre a expansão pulmonar do bebê, aumentando a pressão de oxigênio dos pulmões e, consequentemente, a resistência vascular pulmonar. Esse fenômeno se completa durante a primeira semana de vida.
Simultaneamente, com a retirada da placenta, ocorre um aumento da resistência vascular sistêmica, aumentando a pressão do lado esquerdo do coração. Essas duas alterações do período neonatal propiciam o fechamento do forame oval. O aumento progressivo da pressão de oxigênio e a retirada da placenta que diminui os níveis circulantes de prostaglandinas levam ao fechamento do canal arterial.
Logo, após fecharem os shunts fetais, forma-se uma circulação em série no recém-nascido, onde as circulações pulmonares e sistêmicas passam a estar interligadas. Isso é diferente do que acontecia na circulação fetal, em que se tinham as duas circulações e paralelo. Nesse momento, se existir alguma alteração no coração do bebê os sintomas podem surgir. Resumindo, o que mantém as cardiopatias silenciadas durante a via intrauterina são os shunts da circulação fetal.
Entre os defeitos congênitos podemos diferenciá-los em:
- Aquele em que o sangue passa do lado esquerdo para o direto (shunt aórtico-pulmonar): aumenta a pressão do coração, gerando clínica de insuficiência cardíaca.
- Aquele em que o sangue passa do lado direito para o esquerdo (shunt pulmonar-aórtico): mistura sangue venoso na circulação arterial, gerando clínica de cianose nos pacientes.
Entrando em definitivo no assunto das cardiopatias congênitas, diversas classificações foram elaboradas para o melhor entendimento desse grupo de doenças. Aqui vamos dividi-las com base na presença ou não de cianose no bebê, sendo então estudadas como cardiopatias acianóticas x cardiopatias cianóticas.
Cardiopatias acianóticas
Nesse grupo, a oxigenação pulmonar do recém-nascido está preservada, não levando ao quadro de cianose. Existem dois subtipos de cardiopatias acianóticas: as de hiperfluxo e hipofluxo pulmonar.
- Hiperfluxo
São condições patológicas que geram sobrecarga de volume pulmonar. O débito pulmonar é muito mais que o débito volêmico sistêmico. Isso ocorre devido a comunicação das circulações por algum defeito anatômico, possibilitando a ocorrência um shunt aórtico-pulmonar.
Principais exemplos: defeito do septo atrioventricular (DSAV), comunicação interatrial (CIA), comunicação interventricular (CIV), persistência do canal arterial (PCA) e janela aorto-pulmonar.
O principal achado clínico nesses pacientes é a taquidispneia, já que o aumento do fluxo pulmonar desencadeia o aumento da frequência respiratória, para tentar fazer a hematose de todo o sangue que está chegando aos pulmões. Outro achado característico das acianóticas é o baixo ganho de peso do bebê, devido a dificuldade de mamar.
Se o defeito congênito não for corrigido ocorrerá uma dilatação progressiva do ventrículo direito e consequentemente do átrio direito, na tentativa de acomodar o alto fluxo de sangue circulante. A dilatação é seguida do aumento da resistência do lado direito do coração, ocasionando, em longo prazo, uma inversão do shunt cardíaco, levando a uma comunicação pulmonar-aórtica. A essa condição damos o nome de Fisiologia de Eisenmenger.
- Hipofluxo
São condições patológicas que geram uma sobrecarga de pressão pulmonar, causando uma dificuldade de saída do fluxo sanguíneo do coração e, com isso, um hipofluxo circulatório.
Exemplos: Estenose Aórtica, Estenose Pulmonar e a Coartação da Aorta.
O aumento da pressão no coração leva a hipertrofia da cavidade cardíaca que sofre a obstrução, na tentativa de vencê-la e ejetar sangue para as artérias. Se hipertrofia for de grau leve tem-se poucos sintomas. Porém, se hipertrofia for grave, os sintomas costumam aparecer precocemente, podendo ocorrer casos de choque cardiogênico – cursa com hepatoesplenomegalia, baixo débito cardíaco com baixa perfusão, oligúria, congestão retrógrada que gera crepitação pulmonar e hipotensão.
Cardiopatias cianóticas
Nessa condição tem-se a dessaturação do sangue arterial pelo desvio de sangue venoso, gerando a clínica de cianose nos pacientes. Dividem-se nos mesmos subtipos das acianóticas, em hipofluxo e hiperfluxo.
1.Hiperfluxo
Como principal representante desse grupo temos a Transposição de Grandes Artérias (TGA), que é a cardiopatia mais prevalente ao nascimento. Na TGA (Figura 2), ocorre uma inversão da saída da aorta, que passa a sair do ventrículo direito, e da artéria pulmonar, que sai do ventrículo esquerdo. Com isso, é estabelecido duas circulações em paralelo, sem comunicação. Se não houver uma comunicação para misturar o sangue e poder oxigenar os tecidos esse defeito torna-se incompatível com a vida.
Outro exemplo de cianóticas com hiperfluxo é o Truncus Arteriosus. Nesse defeito é formado um tronco único entre a aorta e artéria pulmonar, por um erro embriológico de separação. Essa cardiopatia cursa com CIV, caso contrário ocorre morte intraútero.
Figura 2 – Transposição simples de Grandes Artérias
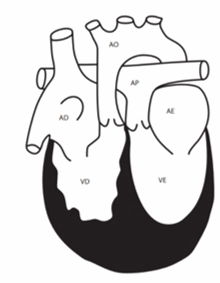
Fonte: Tratado de pediatria (2017)
2.Hipofluxo
São cardiopatias que encontram resistência para levar sangue a circulação pulmonar, gerando uma diminuição do débito pulmonar.
O exemplo mais famoso desse subgrupo é a Tetralogia de Fallot (Figura 3), cardiopatia congênita que apresenta quatro defeitos cardíacos: estenose da artéria pulmonar, hipertrofia de ventrículo direito, comunicação interventricular e cavalgamento da valva aórtica.
Na Tetralogia de Fallot, o ventrículo direito estará hipertrofiado devido a obstrução na sua via de saída (a estenose pulmonar). Quando a obstrução é discreta ocorre passagem de sangue do coração esquerdo para o direito. Porém, se a obstrução é importante, a pressão do lado direito aumenta muito, levando a passagem do sangue da direita para esquerda, ocorrendo a mistura de sangue e posterior cianose. Quanto a alteração da aorta, é gerada pelo desvio da junção do septo infundibular com o septo apical do coração. Com isso o septo apical “puxa” a aorta, fazendo com que a mesma cavalgue sobre o septo.
O cavalgamento da valva aórtica quando passa de 50% passa a ser denominado dupla via de saída de ventrículo direito.
Figura 3 – Tetralogia de Fallot
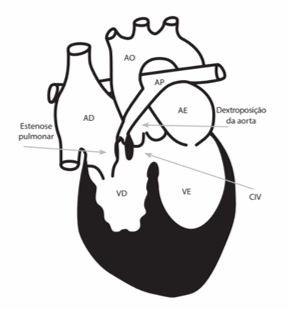
Fonte: Tratado de Pediatria (2017)
Referências
Tratado de Pediatria: Sociedade Brasileira de Pediatria, 4ª edição, Barueri, SP: Manole,2017.
MOORE, K.L. & PERSAUD, T.V.N. Embriologia Clínica. 8ª ed. Rio de Janeiro: Elsevier, 2008.

