Em dezembro de 2020, havia mais de 200 vacinas candidatas para o combate a COVID-19 sendo desenvolvidas. Destas, pelo menos 52 vacinas candidatas estão em testes em humanos. Existem vários outros atualmente na fase I / II, e que entrarão na fase III nos próximos meses.
Mas, por que existem tantas vacinas em desenvolvimento?
Normalmente, muitas vacinas candidatas serão avaliadas antes que qualquer uma seja considerada segura e eficaz. Por exemplo, de todas as vacinas que são estudadas no laboratório e em animais de laboratório, cerca de 7 em cada 100 serão consideradas boas o suficiente para passarem a testes clínicos em humanos. Das vacinas que chegam aos ensaios clínicos, apenas uma em cinco é bem-sucedida. Ter muitas vacinas diferentes em desenvolvimento aumenta as chances de que haja uma ou mais vacinas bem-sucedidas que se mostrem seguras e eficazes para as populações priorizadas pretendidas.
Os diferentes tipos de vacinas
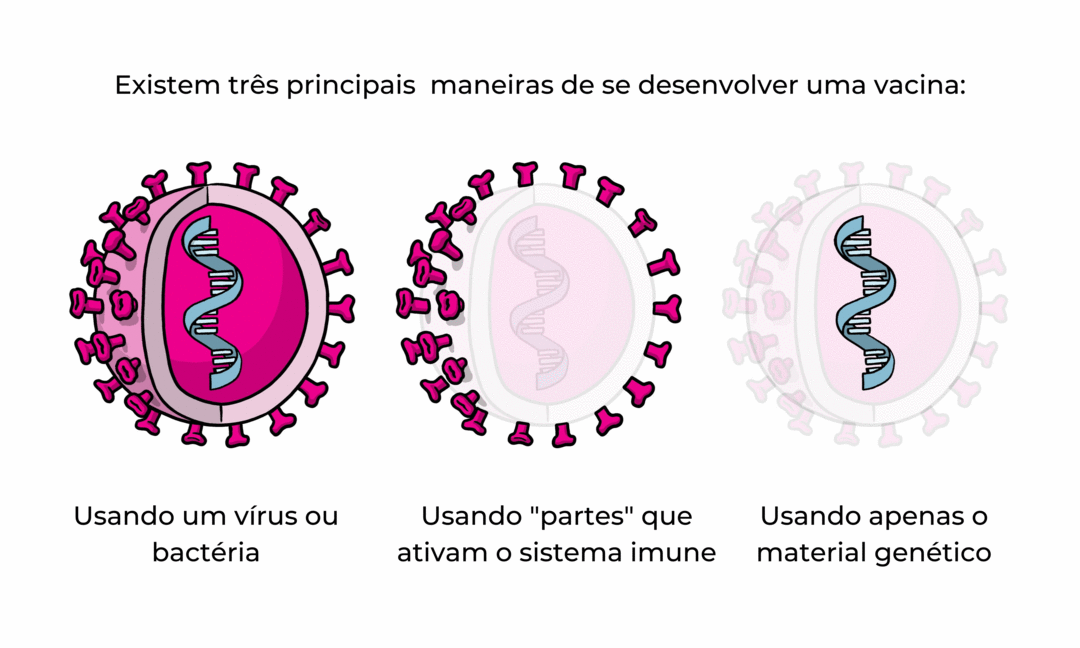
Existem três abordagens principais para projetar uma vacina. Suas diferenças residem no fato de usarem um vírus ou bactéria inteiro; apenas as partes do germe que ativam o sistema imunológico; ou apenas o material genético que fornece as instruções para fazer proteínas específicas e não o vírus inteiro.
 Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Os diferentes tipos de vacinas
Existem três abordagens principais para projetar uma vacina. Suas diferenças residem no fato de usarem um vírus ou bactéria inteiro ; apenas as partes do germe que ativam o sistema imunológico; ou apenas o material genético que fornece as instruções para fazer proteínas específicas e não o vírus inteiro.
 Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
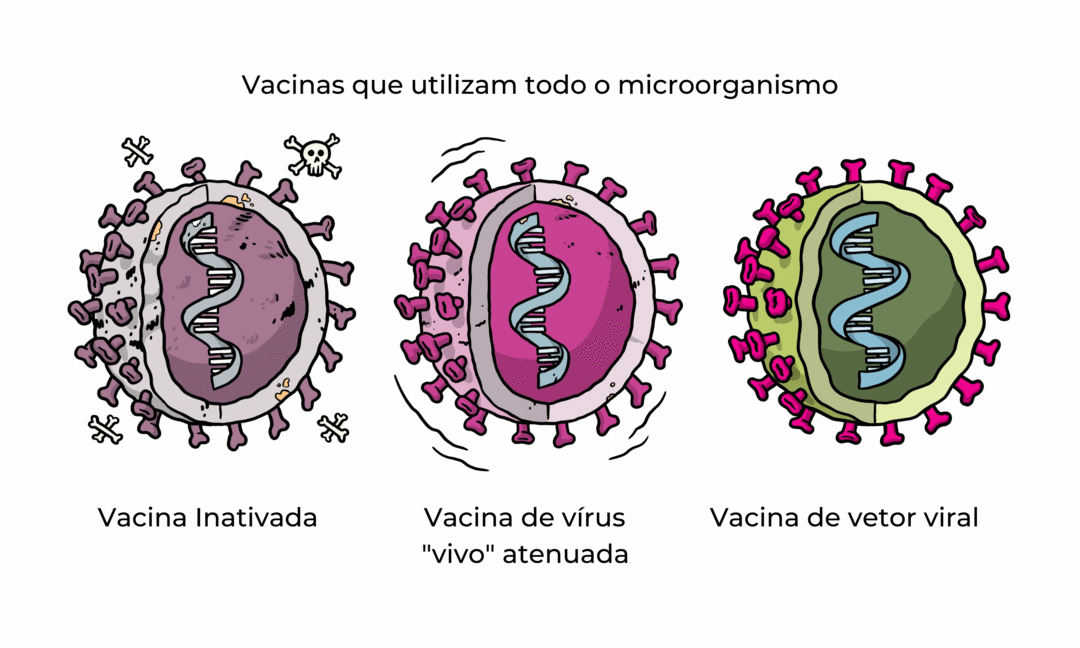
Criando uma vacina a partir do micróbio inteiro
1) Vacina inativada (Coronavac)
A primeira maneira de fazer uma vacina é pegar o vírus ou bactéria que carrega a doença, ou um muito semelhante a ele, e inativá-lo ou matá-lo usando produtos químicos, calor ou radiação. Essa abordagem usa tecnologia comprovada para funcionar em pessoas - é assim que as vacinas contra gripe e pólio são feitas - e as vacinas podem ser fabricadas em uma escala razoável.
No entanto, requer instalações laboratoriais especiais para cultivar o vírus ou bactéria com segurança, pode ter um tempo de produção relativamente longo e provavelmente exigirá duas ou três doses para serem administradas.
2) Vacina viva atenuada (apenas em estudos - sem autorização emergencial)
Uma vacina viva atenuada usa uma versão viva, mas enfraquecida, do vírus ou uma versão muito semelhante. A vacina contra sarampo, caxumba e rubéola e a vacina contra varicela e herpes zoster são exemplos desse tipo de vacina. Essa abordagem usa tecnologia semelhante à vacina inativada e pode ser fabricada em grande escala. No entanto, vacinas como essa podem não ser adequadas para pessoas com sistema imunológico comprometido.
3) Vacina de vetor viral (Oxford/AstraZeneca)
Este tipo de vacina usa um vírus seguro para entregar subpartes específicas - chamadas proteínas - do microrganismo de interesse para que possa desencadear uma resposta imunológica sem causar doenças. Para fazer isso, as instruções para fazer partes específicas do patógeno de interesse são inseridas em um vírus seguro. O vírus seguro serve então como uma plataforma ou vetor para entregar a proteína ao corpo. A proteína desencadeia a resposta imunológica. A vacina do Ebola é uma vacina de vetor viral e este tipo pode ser desenvolvido rapidamente.
Utilizando somente uma subunidade do microrganismo
Uma vacina de subunidade é aquela que usa apenas as partes muito específicas (as subunidades) de um vírus ou bactéria que o sistema imunológico precisa reconhecer. Não contém o micróbio inteiro nem usa um vírus seguro como vetor. As subunidades podem ser proteínas ou açúcares. A maioria das vacinas do calendário infantil são vacinas de subunidade, protegendo as pessoas de doenças como coqueluche, tétano, difteria e meningite meningocócica.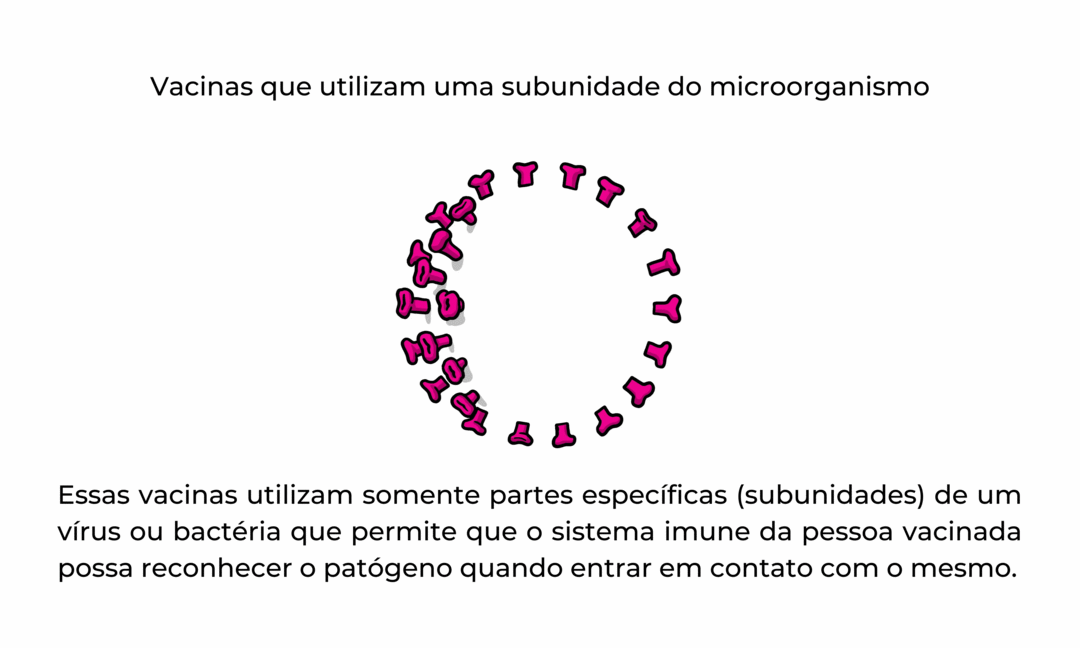 Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
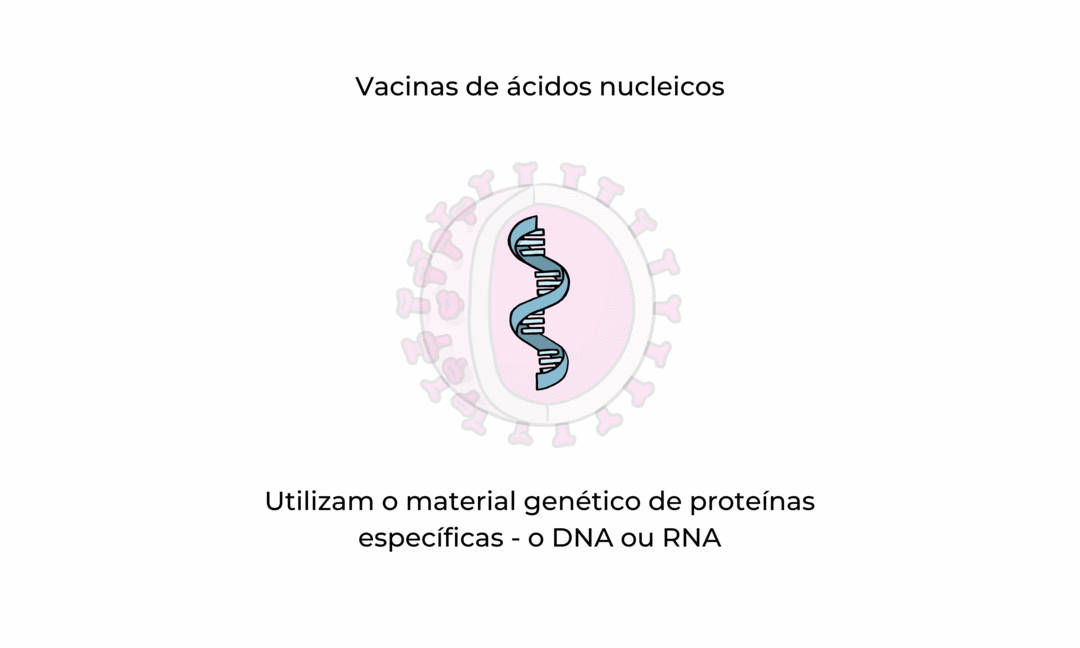
A abordagem genética (vacina de ácido nucleico - Pfizer)
Ao contrário das abordagens de vacinas que usam um micróbio inteiro enfraquecido ou morto ou partes de um, uma vacina de ácido nucleico usa apenas uma parte do material genético que fornece as instruções para proteínas específicas, não o micróbio inteiro.
 Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
O DNA e RNA são as instruções que nossas células usam para produzir proteínas. Em nossas células, o DNA é primeiro transformado em RNA mensageiro, que é então usado como o projeto para fazer proteínas específicas. 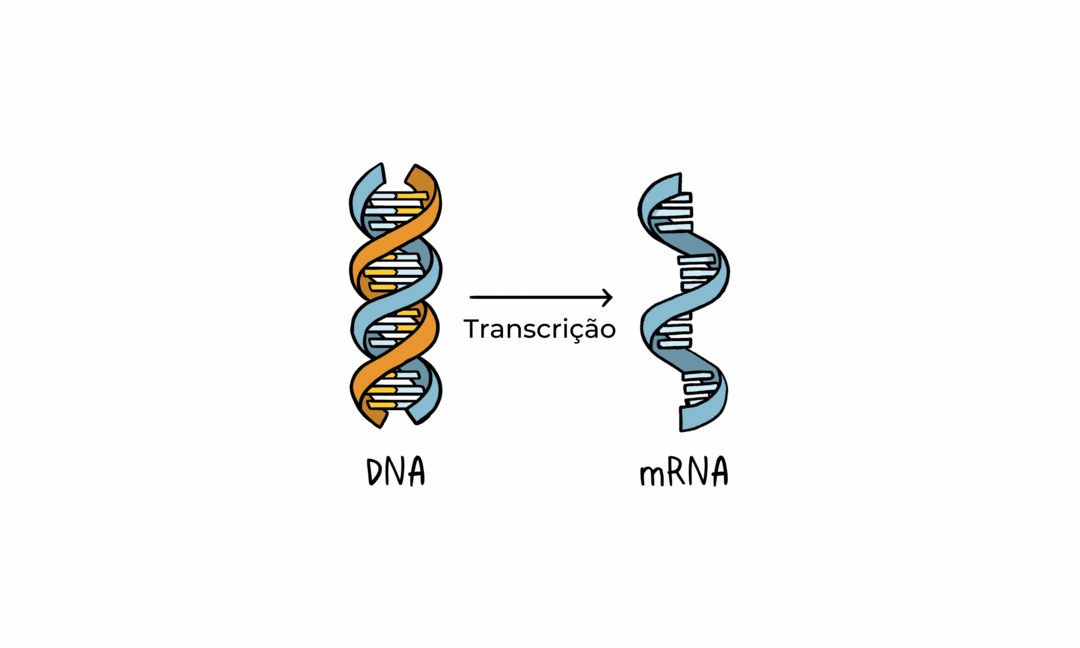 Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Fonte: Adaptado da Organização Mundial de Saúde. Disponível aqui.
Uma vacina de ácido nucléico fornece um conjunto específico de instruções às nossas células, como DNA ou mRNA, para que façam a proteína específica que queremos que nosso sistema imunológico reconheça e responda.
A abordagem do ácido nucléico é uma nova forma de desenvolver vacinas. Antes da pandemia da COVID-19, nenhuma havia passado pelo processo de aprovação total para uso em humanos, embora algumas vacinas de DNA, inclusive para cânceres específicos, estivessem em testes em humanos. Por causa da pandemia, a pesquisa nesta área progrediu muito rápido e algumas vacinas de mRNA para COVID-19 estão recebendo autorização de uso de emergência, o que significa que agora podem ser administradas a pessoas que não as utilizem apenas em ensaios clínicos.
Este artigo faz parte de uma série de explicações sobre o desenvolvimento e distribuição de vacinas desenvolvida pela Organização Mundial da Saúde. Saiba mais sobre vacinas - desde como funcionam e como são feitas até garantir segurança e acesso equitativo.
Você sabe como usar os parâmetros adequados do ventilador mecânico sem causar danos pulmonares ao seu paciente?
 Quando há a combinação de uma alta concentração de oxigênio inalada e de um excesso de pressão para forçar a entrada do ar no pulmão, os danos da ventilação mecânica podem ser maiores que os seus benefícios. Dominar as técnicas da ventilação mecânica protetora é fundamental para que você possa ajustar o ventilador corretamente e evitar lesões ou danos pulmonares ao seu paciente.
Quando há a combinação de uma alta concentração de oxigênio inalada e de um excesso de pressão para forçar a entrada do ar no pulmão, os danos da ventilação mecânica podem ser maiores que os seus benefícios. Dominar as técnicas da ventilação mecânica protetora é fundamental para que você possa ajustar o ventilador corretamente e evitar lesões ou danos pulmonares ao seu paciente.
Para te auxiliar a dominar melhor esse conhecimento, a Dra. Roberta Fittipaldi ministrar uma aula gratuita sobre Ventilação Mecânica Protetora no próximo dia 28/07, às 21h, aqui na Academia Médica, e você é meu convidado para essa troca de conhecimento!
Para participar, faça sua inscrição clicando no link abaixo ou no banner do evento!
Quer escrever?
Publique seu artigo na Academia Médica e faça parte de uma comunidade crescente de mais de 215 mil médicos, acadêmicos, pesquisadores e profissionais da saúde. Clique no botão "NOVO POST" no alto da página!
Referência
- The Different Types of COVID-19 Vaccines. https://www.who.int/news-room/feature-stories/detail/the-race-for-a-covid-19-vaccine-explained. Acessado 6 de julho de 2021.
Conteúdo traduzido e adaptado por Diego Arthur Castro Cabral


